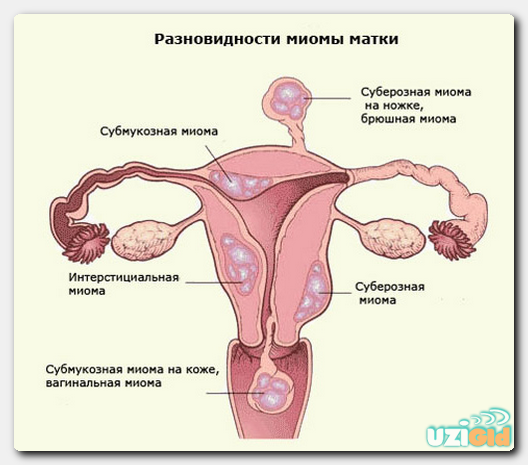
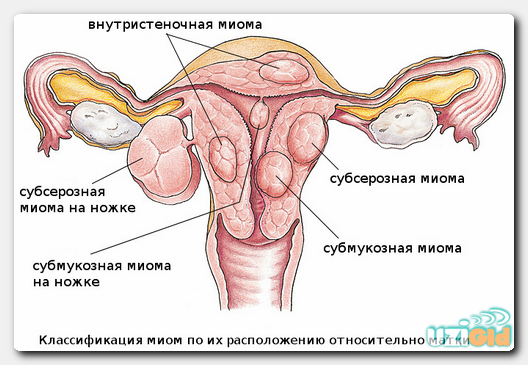
Каждая 5-я женщина в России сталкивалась с проблемой бесплодия. Выделяется 22 основные причины, по статистике ВОЗ, которые приводят к развитию этого состояния. Чтобы определить у пациентки патологический фактор, не позволяющий зачать ребенка, следует провести комплексное обследование. Оно включает в себя изучение состояния матки совместно с придатками (трубами матки, яичниками), определение гормонального профиля, обнаружение инфекций и так далее. Как правило, первым диагностическим способом является УЗИ репродуктивных органов/всего малого таза.
Ультразвуковым исследованием можно определить большинство анатомических изменений: увеличение или уменьшение размеров, наличие новообразований, утолщение или истончение слизистой (эндометрия) и так далее. Более чем в 60% случаев УЗИ является информативным и позволяет с высокой вероятностью предположить диагноз.

Норма УЗИ матки
Для оценки состояния этого органа необходимо определить следующие УЗИ-показатели:
- Расположение.
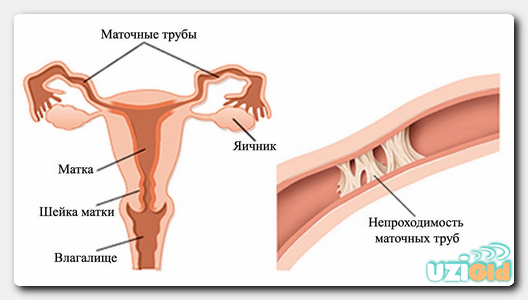
Матка занимает небольшое пространство между мочевым пузырем и верхней частью прямой кишки. В норме, она несколько наклонена кпереди, относительно продольной оси. От верхней части с двух сторон отходят маточные трубы, которые своими краями достигают яичников. В протоколе врач-диагност указывает, соответствует ли расположение матки нормальному или нет. Если оно аномальное (не соответствует норме) доктор подробно указывает характер нарушения.
- Размеры в двух плоскостях (переднезаднее измерение, ширина и длина).
Так как матка имеет несколько частей, отличающихся по размерам, УЗИ-диагносты проводят измерения для каждой из них. В настоящее время, используются следующие нормы:
| Часть матки | Длина (мм) | Ширина (мм) | Толщина/переднезаднее измерение (мм) |
|---|---|---|---|
| Тело | 40-75 | 45-60 | 30-45 |
| Шейка | 20-30 | 20-30 | 15-20 |
Приведенные размеры используются только для «небеременной матки». Если женщина вынашивает ребенка, объем этого органа увеличивается пропорционально сроку гестации. Ее размеры целесообразно измерять до 14-й недели беременности, что обязательно проводится во время первого скринингового исследования. Дальнейшие измерения не имеют диагностической ценности.
| Срок гестации/беременности (неделя) | Средний объем матки (см 3 ) |
|---|---|
| «Небеременная» матка | Около 100 |
| 5-я | 129 |
| 6-я | 150 |
| 7-я | 170 |
| 8-я | 212 |
| 9-я | 254 |
| 10-я | 306 |
| 11-я | 372 |
| 12-я | 450 |
| 13-я | 546 |
| 14-я | 660 |
Если матка беременной женщины не соответствует нормальному параметру ее срока гестации (более чем на 3 недели), необходимо проведение динамического наблюдения, чтобы выбрать дальнейшую тактику ведения.
- Контуры органа и состояние наружной поверхности матки.
Нормальная поверхность должна быть гладкой, без каких-либо новообразований, рубцовых изменений, истончений и так далее. Контур неизмененной матки ровный.
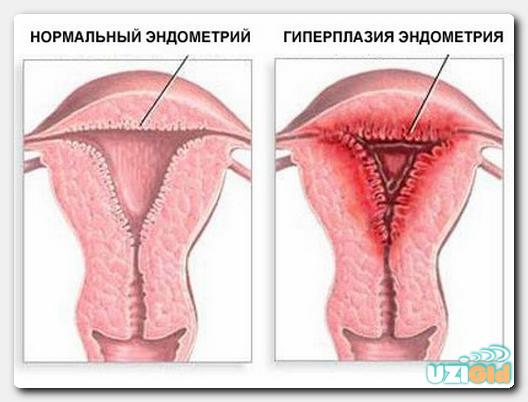
- Состояние слизистой.
Эндометрий (слизистая выстилка матки) может иметь разную толщину, в зависимости от периода менструального цикла. Приведем нормальные размеры, указанные в руководстве по УЗИ-диагностике профессора Капустина С.В.:
- Первая неделя (5-7 дней) цикла – период менструации. От 1-го до 4-х мм;
- Вторая и третья недели цикла – период пролиферации. От 4-х до 8-ми мм;
- Четвертая неделя цикла – период секреции. От 8-ми до 16-ти мм.
Необходимо отметить, что вышеперечисленные значения применяются только для женщин с сохраненной репродуктивной функцией. По достижению менопаузы, эндоментрий приобретает постоянные значения (не изменяется в течение месяца). С годами, слизистая постепенно истончается, из-за прекращения выполнения своих функций. Нормальные размеры эндометрия для женщин в постменопаузе:
| Длительность постменопаузы | Толщина эндометрия (мм) |
|---|---|
| 2-3 года | 8,3-8,6 |
| 4-5 лет | 6,24-7,0 |
| 6-7 лет | 4,2-4,66 |
| 8-10 лет | 2,55-3,1 |
| Более 10-ти лет | Менее 1,32 |
Стандартный УЗИ-протокол обязательно включает вышеперечисленные пункты, так как наличие аномалий в каком-либо из них может привести к репродуктивным нарушениям. Для постановки правильного диагноза, необходимо оценивать их в совокупности.
Норма УЗИ сканирования яичников
Яичники – основные источники женских половых гормонов и «поставщики» яйцеклеток, без которых невозможно зачатие. Изменение их размеров происходит достаточно редко. Как правило, это наблюдается либо при опухолях, либо при выраженных атрофических процессах. Оптимально, если УЗИ сочетается с изучением гормонального профиля.
Ультразвуковая картина позволяет определить размеры этих органов, расположение и изменение их структуры:
- Расположение – оно достаточно вариабельно, однако яичники не должны располагаться кпереди от матки. Такое положение обозначается как аномальное;
- Размеры – общий объем каждого яичника должен находиться в пределах 80 мм3. Нормальные измерения органов:
- Длина — 2-3 см;
- Ширина — 2-3 см;
- Переднезадний размер – 1,5-2,5 см.
- Структура. В норме, ткань яичников может быть не полностью однородной за счет фолликулов, которые в будущем становятся яйцеклетками. Фолликул может быть размером до 2-х см. Он определяется как анэхогенное (темное на мониторе) образование овальной/округлой формы. Следует отметить, что эти структуры необходимо отличить от кист яичников. С этой целью ведут динамическое УЗИ-наблюдение: изучают яичник в начале цикла и в конце. Если это не киста, то к 4-й неделе менструального цикла она полностью исчезнет.
УЗИ яичников и матки – достаточно информативная диагностическая процедура, которая показана при любом нарушении со стороны репродуктивной системы женщины. Низкая стоимость и широкая распространенность сделали этот метод скрининговым, что позволило сделать диагностику быстрой и своевременной. В случае, если с помощью него не удалось обнаружить болезнь, следует дополнить обследование пациентки изучением спектра гормонов, бактериальным посевом и другими инструментальные процедурами.